Блокада седалищного нерва является одной из самых распространенных процедур для облегчения боли в нижней части спины и ногах. Она используется для лечения различных состояний, таких как спондилез, радикулит и синдром пирформиса. Благодаря своей эффективности и быстрому облегчению симптомов, блокада седалищного нерва широко применяется в медицинской практике.
Основным плюсом блокады седалищного нерва является кратковременное облегчение боли и восстановление функций нижних конечностей. Процедура выполняется врачом-анестезиологом путем введения лекарственного вещества (анестетика или стероидного препарата) в область седалищного нерва. Это позволяет снять воспаление, уменьшить отечность и устранить дискомфортные ощущения. Блокада седалищного нерва также имеет минимум побочных эффектов и обладает низкой токсичностью.
Однако, несмотря на все ее преимущества, блокада седалищного нерва не решает проблему, а только временно снимает симптомы. При повторении болевых проявлений необходимо проведение процедуры вновь. Кроме того, у некоторых пациентов могут возникнуть противопоказания или осложнения, связанные с желудочно-кишечными, сердечно-сосудистыми или эндокринными заболеваниями. Поэтому решение о проведении блокады седалищного нерва всегда принимается индивидуально, врачом, с учетом общего состояния пациента и наличия других патологий.
В целом, блокада седалищного нерва является эффективной и безопасной процедурой для облегчения боли в нижней части спины и ногах. Она позволяет пациентам вернуться к обычной активности и улучшить качество жизни. Однако, перед ее проведением необходимо проконсультироваться с врачом и рассмотреть все возможные риски и пользу.
Блокада седалищного нерва
Блокада седалищного нерва является процедурой, которая используется в медицинской практике для облегчения боли и снятия воспаления в области поясницы, ягодиц и ног.
Плюсы блокады седалищного нерва:
- Облегчение боли: блокада седалищного нерва позволяет снизить или полностью снять болевые ощущения, что облегчает состояние пациента.
- Уменьшение воспаления: процедура блокады седалищного нерва помогает уменьшить воспаление в области поясницы, ягодиц и ног, что способствует быстрому восстановлению.
- Длительное действие: благодаря блокаде седалищного нерва можно достичь длительного эффекта облегчения боли, в отличие от использования обезболивающих препаратов.
- Безопасность: процедура блокады седалищного нерва является относительно безопасной и имеет низкий риск осложнений.
Минусы блокады седалищного нерва:
- Временный эффект: хотя блокада седалищного нерва может облегчить боль на длительный период, эффект процедуры является временным и не исключает необходимость в дальнейшем лечении.
- Возможные осложнения: хотя риск осложнений при блокаде седалищного нерва низкий, возможно появление инфекции, аллергических реакций или временной потери чувствительности в области, где была проведена блокада.
- Необходимость повторной процедуры: в некоторых случаях может потребоваться повторное проведение блокады седалищного нерва для поддержания эффекта облегчения боли.
В целом, блокада седалищного нерва имеет ряд плюсов, таких как облегчение боли и уменьшение воспаления, но также имеет свои минусы, включая временный эффект и возможные осложнения. Перед проведением процедуры необходимо проконсультироваться с врачом и внимательно оценить пользу и риски данной процедуры.
Плюсы процедуры:
- Устранение боли. Одним из главных преимуществ блокады седалищного нерва является устранение боли в области поясницы и ноги. Процедура позволяет временно блокировать передачу сигналов боли в нервных волокнах, что дает облегчение.
- Неинвазивность. Блокада седалищного нерва проводится с использованием иглы, что является невторичным методом лечения. Это значит, что не требуется хирургического вмешательства, а только введение лекарственного препарата.
- Краткосрочность. Процедура блокады седалищного нерва является временным и нередко используется в качестве вспомогательного метода лечения. В некоторых случаях после блокады состояние пациента улучшается на такой период времени, когда начинает действовать основное лечение.
Устранение боли
Блокада седалищного нерва — это процедура, направленная на устранение боли, связанной с различными заболеваниями и состояниями. Она может быть эффективным способом справиться с острыми или хроническими болями в области поясницы, ягодиц и нижних конечностей.
Основное преимущество блокады седалищного нерва — быстрое и эффективное облегчение боли. Процедура позволяет достичь такого результата путем блокировки передачи нервных импульсов, отвечающих за передачу сигнала боли. В результате, боль уменьшается или полностью исчезает.
Другим преимуществом блокады седалищного нерва является возможность длительного облегчения боли. В некоторых случаях процедура может дать продолжительный эффект и снизить интенсивность боли на несколько месяцев.
Однако, следует отметить, что блокада седалищного нерва имеет и свои минусы. Процедура является временным решением и не устраняет причину боли. Она может быть эффективна только как симптоматическое лечение и использоваться в комбинации с другими методами терапии.
Дополнительным минусом блокады седалищного нерва является возможность осложнений. Неконтролируемый ввод лекарственного вещества может привести к некорректной работе органов, повреждению нервных структур или аллергическим реакциям.
Также, следует учитывать, что блокада седалищного нерва может быть не эффективна для всех пациентов. Результаты процедуры могут различаться в зависимости от индивидуальных особенностей пациента и характера болевого синдрома.
Преимущества блокады седалищного нерва:
- Быстрое и эффективное облегчение боли;
- Возможность длительного облегчения боли;
Минусы блокады седалищного нерва:
- Временное решение, не устраняющее причину боли;
- Возможность осложнений;
- Неэффективность процедуры для всех пациентов.
Улучшение качества жизни
Блокада седалищного нерва является одной из эффективных процедур для улучшения качества жизни пациента. Вот несколько причин, почему она может быть полезна:
- Устранение болевого синдрома. Блокада седалищного нерва помогает устранить или снизить интенсивность боли в области нижней части спины, ягодиц, ног.
- Повышение подвижности. Минимизация боли после блокады позволяет пациенту легче двигаться и выполнять повседневные задачи.
- Улучшение качества сна. Без боли пациент может лучше отдохнуть ночью и выспаться, что сказывается на общем самочувствии и энергетике в течение дня.
- Возможность возвращения к активной жизни. Блокада седалищного нерва может помочь пациенту возвращаться к занятиям спортом, физическим тренировкам и другим любимым активностям.
Однако, как и любая медицинская процедура, блокада седалищного нерва имеет и свои минусы:
- Возможные побочные эффекты. В редких случаях могут возникнуть неприятные побочные эффекты, такие как аллергические реакции на медикаменты, инфекции или повреждения окружающих тканей. Однако, блокада седалищного нерва обычно считается безопасной процедурой при оборудовании и выполнении квалифицированным специалистом.
- Необходимость повторной процедуры. Время действия блокады седалищного нерва может быть ограничено, поэтому в некоторых случаях может потребоваться повторное проведение процедуры, чтобы добиться долгосрочного эффекта.
- Не для всех пациентов. Некоторые пациенты могут иметь противопоказания для блокады седалищного нерва, например, аллергию на используемые медикаменты или нарушения свертываемости крови.
При решении о проведении блокады седалищного нерва необходимо внимательно обсудить плюсы и минусы процедуры с врачом и основываться на индивидуальных особенностях пациента и его потребностях.
Минусы процедуры:
- Риск возникновения осложнений: так, при выполнении блокады седалищного нерва могут возникнуть кровотечение, инфекция, повреждение нервов, аллергическая реакция на анестетик, гематома и другие неприятные последствия.
- Возможность временной или даже постоянной потери чувствительности в области, где была выполнена блокада.
- Необходимость повторного проведения процедуры: действие блокады может быть временным, и после истечения срока ее эффективности пациенту может потребоваться повторный вмешательство.
- Некоторые пациенты могут испытывать дискомфорт или болевые ощущения во время проведения блокады.
- Затруднение движений: после блокады седалищного нерва пациенту может быть трудно или невозможно самостоятельно передвигаться, что может ограничить его активность и качество жизни на некоторое время.
Временное облегчение
Блокада седалищного нерва является одной из наиболее эффективных методик для снятия боли в области поясницы, ягодиц и ног. Она позволяет временно облегчить боль и улучшить качество жизни пациента.
Основным преимуществом блокады седалищного нерва является скорость действия процедуры. Боль почти мгновенно уменьшается или полностью исчезает после введения обезболивающего раствора в нервное сплетение. Это позволяет пациентам быстро вернуться к обычной жизни, продолжая лечение основного заболевания.
Кроме того, блокада седалищного нерва имеет небольшое количество побочных эффектов. Главным минусом процедуры является возможное возникновение кратковременных ощущений онемения, жжения или слабости в ноге, который проходят в течение нескольких часов или дней.
Ещё одним преимуществом блокады седалищного нерва является её повторяемость. При необходимости процедуру можно повторить через определенный промежуток времени, чтобы поддерживать эффект от облегчения боли. При правильном подходе она не накапливает противопоказания и может быть выполнена несколько раз.
В целом, блокада седалищного нерва является достаточно безопасной и эффективной процедурой для облегчения боли в области поясницы, ягодиц и ног. Однако перед её проведением необходимо консультироваться со специалистом, чтобы избежать возможных осложнений и получить максимальное облегчение от процедуры.
Возможность осложнений
Как и любая другая медицинская процедура, блокада седалищного нерва может иметь свои осложнения. Вот некоторые из них:
- Временная боль или дискомфорт: После блокады седалищного нерва пациент может испытывать некоторую боль или дискомфорт в области, где введены лекарственные препараты. Обычно эти симптомы исчезают через несколько часов или дней.
- Инфекция: Возможность инфекции существует при любом вмешательстве, которое включает проникновение иглы в ткани. Поэтому важно соблюдать все асептические правила, чтобы снизить риск возникновения инфекции.
- Кровотечение: При блокаде седалищного нерва существует риск незначительного кровотечения в месте введения иглы. Однако, обычно этот риск невелик и кровотечение можно быстро остановить.
- Аллергическая реакция: В редких случаях пациент может проявить аллергическую реакцию на лекарственные препараты, используемые при блокаде седалищного нерва. При первых признаках аллергии (зуд, покраснение, отек) необходимо немедленно проконсультироваться со специалистом.
- Повреждение окружающих тканей: В очень редких случаях может произойти повреждение окружающих структур (кровеносных сосудов, нервов). Это может быть связано со сложной анатомией и особенностями пациента. Важно, чтобы блокаду проводил опытный и квалифицированный специалист.
Как правило, блокада седалищного нерва считается безопасной и эффективной процедурой. Осложнения очень редки, и многие из них могут быть предотвращены, если соблюдать все необходимые меры профилактики и проводить процедуру под контролем специалиста.
Вопрос-ответ:
Какие плюсы блокады седалищного нерва?
Блокада седалищного нерва является одним из эффективных методов облегчения боли при различных заболеваниях и травмах нижних конечностей. Она позволяет снизить интенсивность боли и улучшить качество жизни пациента. Также блокада седалищного нерва может использоваться в качестве диагностического метода для определения причины болевого синдрома в области нижней части спины и ягодиц. Важным преимуществом блокады седалищного нерва является отсутствие необходимости проходить операцию и длительного периода реабилитации.
Как проходит процедура блокады седалищного нерва?
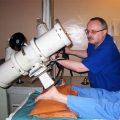
Процедура блокады седалищного нерва проводится в условиях операционной или процедурного кабинета. Пациент лежит на спине и получает местную анестезию для обезболивания процедуры. Затем врач с помощью ультразвукового сканера или рентгеновского аппарата находит точное местоположение седалищного нерва и вводит иглу для проведения блокады. После ввода анестетика, пациент может ощущать облегчение от боли в течение нескольких минут.
Какие могут быть осложнения после блокады седалищного нерва?
После блокады седалищного нерва возможны некоторые осложнения. Возможно появление кровоподтеков и болезненности в месте введения иглы. Также могут возникнуть инфекции или аллергические реакции на анестетик. Кроме того, редким, но серьезным осложнением является повреждение окружающих тканей или нервов, что может вызвать парез или паралич. Поэтому важно, чтобы процедуру проводил квалифицированный специалист с опытом в данной области.
Каково время действия блокады седалищного нерва?
Время действия блокады седалищного нерва зависит от используемого анестетика. Обычно эффект от одной процедуры может длиться от нескольких часов до нескольких дней. В некоторых случаях, когда блокада седалищного нерва применяется для диагностики, эффект может продолжаться всего несколько минут. Если требуется продолжительное облегчение боли, может потребоваться повторная процедура или использование других методов лечения.