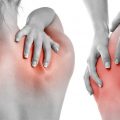
Шпора на ступне — это остеофит, который образуется на кости пятки, в области связки подошвенной апоневрозы. Это довольно распространенное заболевание, которое чаще всего встречается у людей, страдающих плоскостопием или другими деформациями стопы. Шпора на ступне часто вызывает болевые ощущения и затрудняет движение.
Основным симптомом шпоры на ступне является сильная боль, которая усиливается при ходьбе или статическом нагрузке на стопу. Боль может быть ощущена в области пятки или распространяться по всей стопе. Кроме того, у пациентов часто наблюдается отечность и покраснение кожи вокруг шпоры.
Диагностика шпоры на ступне осуществляется с помощью рентгенографии, которая позволяет увидеть изменения в костной ткани. Лечение шпоры на ступне может быть консервативным или хирургическим. Консервативное лечение включает применение ортопедических стель, физиотерапию, массаж и противовоспалительные препараты. В некоторых случаях показано хирургическое вмешательство для удаления шпоры на ступне.
Профилактика шпоры на ступне заключается в ношении удобной обуви с хорошей амортизацией, регулярном проведении упражнений для ног и правильном контроле веса.
Шпора на ступне является неприятным и болезненным заболеванием, но современные методы диагностики и лечения позволяют эффективно бороться с ним и восстановить нормальную функцию стопы. Будьте внимательны к своему телу и своему здоровью, и своевременное обращение к врачу позволит предотвратить развитие осложнений и быстрее вернуться к активной жизни.
Фото шпоры на ступне
Шпора на ступне — это заболевание, при котором на костяшке пяточной кости или на сухожилии возникает костный отросток в виде шипа или шпоры. Он может вызывать болезненные ощущения при ходьбе или стоянии, вызывая дискомфорт и ограничивая подвижность.
Ниже представлены фотографии шпоры на ступне, чтобы визуально представить, как выглядит это заболевание:
- Фото 1: Шпора на ступне
- Фото 2: Большая шпора на ступне
- Фото 3: Шпора на сухожилии
- Фото 4: Рентгенограмма с шпорой на ступне
 |
 |
 |
 |
Шпора на ступне может возникать из-за:
- Перегрузки стопы, вызванной интенсивной физической активностью.
- Ожирения, из-за которого ноги испытывают повышенное давление.
- Плоскостопия или других деформаций стопы.
- Старения, поскольку со временем мышцы и связки становятся менее эластичными.
Для лечения шпоры на ступне рекомендуется:
- Носить комфортную обувь с хорошим амортизационными свойствами.
- Использовать ортопедические стельки, чтобы снизить нагрузку на стопу.
- Применять физиотерапевтические методы, такие как УЗИ-терапия или лазерное лечение.
- Принимать противовоспалительные препараты в соответствии с назначением врача.
- В некоторых случаях может потребоваться установление оперативного вмешательства.
Для получения точного диагноза и назначения эффективного лечения необходимо обратиться к врачу-ортопеду, который проведет осмотр и выполнит необходимые исследования.
Снимки, изображения, фотографии шпоры на ступне
Шпора на ступне – это остеофит (костный выступ), который образуется на костях стопы, чаще всего на пяточной кости. Чтобы лучше понять, как выглядит шпора на ступне при разных стадиях развития, ниже представлены снимки и фотографии этого заболевания.
Фото шпоры на ступне внешне
На фотографиях можно увидеть, что шпора на ступне представляет собой острые выросты костей, напоминающие шипы или шпоры. Они могут находиться как на подошве стопы, так и на задней поверхности пятки.
Фото шпоры на ступне на начальной стадии развития показывает, что она еще небольшого размера и не вызывает значительных болей. На ранних этапах заболевания шпора обычно не видна невооруженным глазом.
Однако на фото с шпорой на ступне на продвинутых стадиях развития, видно, что она становится более заметной и может рассматриваться человеком.
Рентгенограмма с шпорой на ступне
Для диагностики шпоры на ступне и ее стадии развития, часто выполняется рентгенография. На рентгеновских снимках видно структуру костей стопы и наличие остеофита.
На рентгенограммах шпора на ступне выглядит как кость с острым выступом. Ее размеры и форма могут различаться в зависимости от степени развития заболевания.
УЗИ шпоры на ступне
Помимо рентгенографии, для визуализации шпоры на ступне может быть использовано ультразвуковое исследование (УЗИ). С помощью ультразвука возможно оценить размеры шпоры, ее местоположение, а также состояние окружающих тканей.
На УЗИ изображение шпоры на ступне будет выглядеть как акустическая тень, которая образуется из-за зеркального отражения ультразвуковых волн от кости.
| Примеры снимков шпоры на ступне | Рентгенограмма | УЗИ |
|---|---|---|
| Фото 1 | Фото 2 | Фото 3 |
| Фото 4 | Фото 5 | Фото 6 |
Примечание: Для более точной диагностики, а также для определения необходимого лечения, рекомендуется обратиться к врачу.
Визуальные примеры шпоры на ступне
Ниже приведены несколько визуальных примеров шпор на ступне:
-
Пример 1: Изогнутый росток кости, выступающий на плоской поверхности подошвы ноги.
-
Пример 2: Раздражение и покраснение на задней части пятки, вызванные шпорой на ступне.
-
Пример 3: Болезненная опухоль на подошве ноги, возникающая при неправильной обуви и перегрузке стопы.
На этих изображениях можно увидеть, как шпора на ступне выглядит и визуально представлены ее основные симптомы.
Важно отметить, что каждый человек может иметь индивидуальные особенности в развитии шпоры на ступне, поэтому внешний вид и размеры могут различаться.
Для точного диагноза и определения причин и лечения шпоры на ступне необходимо обратиться к врачу-ортопеду, который после осмотра и проведения необходимых исследований сможет дать точные рекомендации и выбрать оптимальный подход к лечению.
Симптомы шпоры на ступне
Шпора на ступне — это остеофит или костный отросток, который образуется на костях стопы, обычно на пяточной кости. Шпора на ступне сопровождается неприятными симптомами, которые могут сильно затруднять обычную жизнь и передвижение.
Главными симптомами шпоры на ступне являются:
- Боль. Одним из основных симптомов шпоры на ступне является болевой синдром, который может быть ощущен в области пятки и подошвы стопы. Боль может быть острой или тупой, и усиливаться при нагрузке на стопу.
- Покраснение и отечность. В некоторых случаях шпора на ступне может вызывать покраснение и отечность в области пятки и подошвы. Это может быть связано с воспалительным процессом, который сопровождает образование шпоры.
- Затруднение при ходьбе. Из-за боли и дискомфорта, связанного с шпорой на ступне, может возникнуть затруднение при ходьбе. Человек может ощущать дискомфорт и болезненность при каждом шаге.
- Ухудшение симптомов утром. Интересно, что у многих людей с шпорой на ступне симптомы усиливаются утром после сна. Это может проявляться в боли и скованности стопы при первых шагах.
- Жжение и онемение. Некоторые люди могут испытывать жжение и онемение в области пятки и подошвы из-за шпоры на ступне. Это связано с сдавливанием нервных окончаний и нарушением кровообращения.
Важно помнить, что симптомы шпоры на ступне могут различаться в зависимости от степени развития и индивидуальных особенностей организма. Если у вас есть подозрение на шпору на ступне, обязательно обратитесь к врачу, который проведет диагностику и назначит эффективное лечение.
Болезненность при ходьбе
Болезненность при ходьбе может быть вызвана различными причинами, одной из которых является наличие шпоры на ступне. Шпора на ступне представляет собой остеофит, или костное образование, которое развивается в области пятки или передней части стопы.
Симптомы шпоры на ступне могут включать ощущение боли или дискомфорта при ходьбе, особенно после длительного сидения или лежания. Боль обычно локализуется в пятке или подошве стопы, и может быть наиболее интенсивной в утренние часы.
Для лечения шпоры на ступне рекомендуется применение консервативных методов, таких как:
- Использование подложки для подошвы: специальные амортизирующие подложки могут помочь уменьшить дискомфорт и снизить нагрузку на шпору.
- Физиотерапия: упражнения растяжки и укрепления стопы и голени могут помочь снизить болезненность и улучшить подвижность стопы. Рекомендуется проконсультироваться с физиотерапевтом для разработки индивидуальной программы упражнений.
- Применение лекарственных препаратов: в некоторых случаях может быть назначено применение противовоспалительных и обезболивающих препаратов для снятия боли и воспаления.
В редких случаях, если консервативные методы не дали эффекта, может потребоваться хирургическое вмешательство. Однако большинство пациентов с шпорой на ступне успешно справляются с болезненностью при ходьбе без оперативного лечения.
Отек стопы
Отек стопы — это состояние, при котором происходит накопление лишней жидкости в тканях стопы. Отек может быть вызван различными факторами, включая травмы, воспалительные процессы, сосудистые заболевания и другие патологии организма.
Симптомы отека стопы могут включать: увеличение размера стопы, покраснение кожи, болезненность и горячее ощущение. В некоторых случаях могут возникнуть также проблемы с ходьбой и расстройством чувствительности.
Лечение отека стопы зависит от его причины. В первую очередь, необходимо выявить и устранить основное заболевание или фактор, вызывающий отек. Для снятия отека и облегчения симптомов могут применяться следующие методы:
- Повышение стопы — для улучшения оттока жидкости из тканей.
- Применение холода — для сужения кровеносных сосудов и уменьшения воспаления.
- Использование компрессионных гольфов или бандажей — для улучшения кровообращения и предотвращения отека.
- Применение мазей или гелей с противовоспалительным и обезболивающим действием.
Если отек стопы не проходит в течение нескольких дней, или сопровождается другими серьезными симптомами, необходимо обратиться за консультацией к врачу. Врач сможет определить причину отека и назначить соответствующее лечение.
Кроме того, важно принимать меры предосторожности для предотвращения отека стопы, такие как:
- Избегать длительного стояния или сидения в одной позе.
- Поддерживать нормальный вес.
- Избегать употребления соленой пищи, так как соль способствует задержке жидкости в организме.
- Регулярно заниматься физической активностью, чтобы улучшить кровообращение.
Вывод: отек стопы — это распространенное состояние, вызванное накоплением лишней жидкости в тканях стопы. Если отек не проходит самостоятельно или сопровождается другими серьезными симптомами, необходимо обратиться к врачу для консультации и назначения соответствующего лечения.
Лечение шпоры на ступне
Шпора на ступне — это заболевание, при котором на костной ткани пятки образуется остеофит (шпора) в форме шипа. Она возникает как результат длительного перегружения стопы и может вызывать болезненные ощущения при ходьбе и стоянии.
Для лечения шпоры на ступне используются различные методы. В большинстве случаев применяют консервативные методы, которые включают:
- Ношение специальной обуви. Ортопедическая обувь с амортизацией может снизить нагрузку на стопу и уменьшить дискомфорт при шпоре.
- Использование стелек или вставок. Они могут обеспечить поддержку стопы и снизить нагрузку на пятку.
- Физиотерапия. Различные процедуры, такие как ультразвук, лазерное лечение и применение тепла, могут улучшить кровообращение в области шпоры и снизить воспаление.
- Растяжка и укрепление мышц стопы. Специальные упражнения помогут улучшить подвижность стопы и снизить стресс на пятку.
- Применение медикаментов. В некоторых случаях врач может назначить противовоспалительные препараты или кремы для облегчения боли и воспаления.
Если консервативные методы не приносят должного эффекта, врач может решить о проведении хирургического вмешательства. Операция на пятке может включать удаление шпоры или расточение кости, чтобы уменьшить давление на пятку.
Важно заметить, что лечение шпоры на ступне должно быть комплексным и индивидуализированным под каждого пациента. При любых симптомах рекомендуется обратиться за помощью к врачу-ортопеду или педиатру.
| Преимущество | Описание |
|---|---|
| Менее инвазивно | Консервативные методы не требуют операции и могут быть более безопасными для пациента. |
| Доступность | Консервативное лечение доступно практически всем пациентам и может быть проведено без дополнительных затрат. |
| Меньший риск осложнений | Консервативные методы обычно связаны с меньшим риском осложнений по сравнению с хирургическими вмешательствами. |
Физиотерапия и упражнения
Физиотерапия и упражнения являются важными методами лечения шпоры на ступне. Они помогают улучшить кровообращение, укрепить мышцы и связки ноги, а также снизить воспаление и болевые ощущения.
Физиотерапевтические процедуры
Врач может рекомендовать следующие физиотерапевтические процедуры для лечения шпоры на ступне:
- Ультразвуковая терапия: данная процедура основана на использовании ультразвуковых волн для улучшения кровообращения и облегчения боли.
- Электрофорез: это метод, при котором лекарственное вещество вводится в организм с помощью электрического тока. Это способствует уменьшению воспаления и отека.
- Магнитотерапия: применение магнитного поля для снятия боли и ускорения обновления тканей.
- Индивидуальные наборы упражнений: физиотерапевт может назначить комплекс упражнений, которые помогут растянуть и укрепить мышцы ноги.
Упражнения для шпоры на ступне
Проведение регулярных упражнений также способствует восстановлению и снижению боли при шпоре на ступне. Рассмотрим некоторые эффективные упражнения:
- Тяга стопы к себе. Сидя на стуле, положите ногу на колено противоположной ноги. Хватитесь рукой за шейку стопы и медленно тяните ее к себе, ощущая растяжение. Повторите 10-15 раз для каждой ноги.
- Марширование на месте. Станьте ровно, поднимите колени и начните маршировать на месте. Выполняйте упражнение в течение 1-2 минуты.
- Скручивание ног. Лягте на спину и согните ноги в коленях. Поднимите ноги вверх и начните скручивать их в разные стороны. Повторите 10-15 раз для каждой ноги.
- Растяжение ахиллова сухожилия. Встаньте ровно, положите переднюю часть стопы на ступеню или плоскую поверхность, оставив заднюю часть стопы на нижней поверхности. Медленно согните переднюю ногу в колене, ощущая растяжение в области ахиллова сухожилия. Держите позу в течение 30 секунд, повторите 3-5 раз.
Важно выполнять упражнения регулярно и контролировать нагрузку на ноги, чтобы избежать травм и усилить эффект от лечения.
| Преимущества физиотерапии и упражнений при шпоре на ступне |
|---|
| Улучшение кровообращения в области стопы и пяточной кости. |
| Укрепление мышц и связок ноги, что способствует более эффективному снятию нагрузки с пяточной кости. |
| Уменьшение воспаления и боли при шпоре на ступне. |
| Восстановление нормальной функции стопы. |
Растяжка и массаж стопы
Растяжка и массаж стопы – это эффективные методы лечения шпоры на ступне в дополнение к основным методам терапии. Они помогают расслабить мышцы и связки стопы, улучшить кровообращение и уменьшить болевые ощущения.
Растяжка стопы может быть проведена с помощью специальных упражнений. Она направлена на растягивание ахиллова сухожилия и подошвенной связки, что помогает снизить нагрузку на пяточную кость.
Примеры растяжки стопы:
- Растяжка ахиллова сухожилия. Встаньте рядом с стеной, поставьте ноги на ширине плеч. Одну ногу отведите назад, сохраняя пятку прилипшей к полу. Наклонитесь вперед, согните переднюю ногу в колене. Постепенно почувствуйте растяжение в голени и стопе. Удерживайте позу на 15-30 секунд и повторите упражнение на другую ногу.
- Растяжка подошвенной связки. Садитесь на пол и вытягивайте ногу перед собой. Зацепите пальцами руки подушечку большого пальца стопы и плавно потяните его к себе, ощущая растяжение в дуге стопы. Удерживайте позу на 15-30 секунд и повторите упражнение на другую ногу.
Растяжку стопы рекомендуется проводить несколько раз в день, постепенно увеличивая время растяжки.
Массаж стопы способствует расслаблению мышц и снятию напряжения. Он также улучшает кровообращение и способствует лучшему поступлению питательных веществ и кислорода в ткани стопы. Массаж можно проводить как самостоятельно, так и с помощью специалиста.
Примеры массажных движений:
- Мягкое круговое движение ладони по стопе и подошве. Плавные и ритмичные движения помогают расслабить мышцы и улучшить кровообращение.
- Поглаживающие движения ладони от каблука до пальцев. Этот прием разогревает стопу и улучшает кровообращение.
- Распутывающий массаж пальцев. Проводите плавные и мягкие движения, разминая каждый палец по отдельности.
Массаж стопы рекомендуется проводить ежедневно по 10-15 минут, при этом можно использовать массажное масло или специальные кремы.
Растяжка и массаж стопы являются важной частью комплексного лечения шпоры на ступне. Они помогают снизить болевые ощущения, расслабить мышцы и улучшить кровообращение. Однако перед началом растяжки и массажа необходимо проконсультироваться с врачом, чтобы выбрать наиболее эффективные упражнения и приемы для конкретного случая.
Использование ортопедических стелек
Ортопедические стельки – это специальные аппараты, которые используются для поддержки стопы и улучшения положения стопы и стопного сустава. Они могут быть назначены для лечения различных условий, включая шпоры на ступне.
Ортопедические стельки помогают снизить давление на больные участки стопы и улучшить амортизацию при ходьбе. Они также могут устранить дисбаланс в нагрузке на стопу и снизить риск развития других проблем с ногами и позвоночником.
Использование ортопедических стелек может быть особенно полезным при лечении шпоры на ступне. Шпора – это костное образование, которое образуется на краю пяточной кости. Она может быть очень болезненной и вызывать дискомфорт при ходьбе и стоянии.
Ортопедические стельки для лечения шпоры на ступне могут иметь специально сформированную поддержку для поддержки свода стопы и снижения нагрузки на пяточную кость. Они также могут иметь дополнительные амортизационные вставки, чтобы снизить давление на шпору.
При использовании ортопедических стелек для лечения шпоры на ступне важно выбрать правильный размер и модель стелек, чтобы они подходили к конкретным потребностям пациента. Обычно стельки спроектированы для ношения в обычной обуви и могут быть легко подогнаны под индивидуальные особенности стопы.
Кроме того, ортопедические стельки могут быть использованы в сочетании с другими методами лечения, такими как физиотерапия, растяжка мышц стопы, применение ледяных компрессов и применение противовоспалительных средств.
Важно отметить, что ортопедические стельки не являются единственным методом лечения шпоры на ступне и должны быть применены по рекомендации врача. Только квалифицированный специалист может определить необходимость и подобрать подходящие ортопедические стельки для каждого конкретного случая.
Причины появления шпоры на ступне
Шпора на ступне, также известная как пяточная шпора, – это костный вырост на костях стопы. Она чаще всего образуется на костях пяточной кости или на кости подбородка стопы. Появление шпоры на ступне может быть вызвано несколькими факторами:
- Плоскостопие: Люди с плоскостопием имеют более высокий риск развития шпоры на ступне. Плоскостопие приводит к неравномерному распределению веса на стопе, что может вызвать раздражение и воспаление тканей.
- Неправильная обувь: Ношение тесной или неудобной обуви может нанести повреждения на стопу и способствовать развитию шпоры. Обувь с плохой амортизацией, недостаточной поддержкой стопы или высокими каблуками также может повысить риск.
- Избыточный вес: Лишний вес может увеличить нагрузку на стопу, что может привести к раздражению и воспалению тканей и, в конечном счете, к образованию шпоры.
- Травма: Травма стопы, такая как удар или перелом, может привести к образованию шпоры.
- Старение: С возрастом стопа теряет свою эластичность и может подвергаться большему напряжению. Это может увеличить вероятность развития шпоры.
Важно отметить, что наличие шпоры на ступне не всегда вызывает симптомы или дискомфорт. Однако, когда шпора становится большой или начинает давить на окружающие ткани и нервные окончания, она может вызывать болезненность и требовать лечения.
Вопрос-ответ:
Какие симптомы сопровождают шпору на ступне?
Симптомы шпоры на ступне могут включать ощущение боли или дискомфорта при ходьбе или стоянии, особенно утром или после длительного отдыха. Также возможны отек и покраснение в области пятки.
Что вызывает появление шпоры на ступне?
Основная причина появления шпоры на ступне — это неправильная нагрузка на пятку, которая может быть вызвана рядом факторов, таких как неудобная обувь, ожирение, плоскостопие или высокий уровень физической активности.
Как можно лечить шпору на ступне?
Лечение шпоры на ступне может включать следующие меры: ношение специальных ортопедических стелек или обуви, проведение физиотерапевтических процедур, упражнений на растяжку, прием противовоспалительных препаратов, инъекции стероидов, а в некоторых случаях может понадобиться хирургическое вмешательство.
Какую роль играет физическая активность в развитии шпоры на ступне?
Физическая активность может усилить нагрузку на пятку и способствовать появлению шпоры на ступне. Постоянное переутомление ног при тренировках или длительные периоды стояния могут быть факторами риска развития этого заболевания.
Можно ли избежать появления шпоры на ступне?
Хотя нельзя гарантировать полную защиту от появления шпоры на ступне, есть несколько способов, которые могут снизить риск развития этого заболевания. Это, например, правильный выбор обуви, умеренная физическая активность, укрепление мышц и сухожилий стопы, поддержание здорового веса и использование подушечек или дополнительных стелек в обуви.
Как диагностируют шпору на ступне?
Диагностика шпоры на ступне обычно включает анализ симптомов и медицинскую историю пациента, проведение физического обследования, возможно рентгенографию стопы для подтверждения диагноза.