Заклинивание шеи — это состояние, когда мышцы шеи или позвоночник защемляют нервы, что вызывает острую боль и ограничение подвижности. Такое состояние может возникнуть из-за длительного неправильного положения головы, травмы, стресса или мышечного напряжения. Чтобы облегчить боль и вернуть нормальную подвижность шеи, можно применить несколько методов первой помощи в домашних условиях.
В первую очередь, необходимо принять положение, которое поможет расслабить мышцы и уменьшить давление на защемленные нервы. Удобно расположиться на плоской поверхности и положить под шею подушку или свернутое полотенце, чтобы создать поддержку. Также можно полежать на спине и поднять ноги, чтобы снять напряжение с шеи. Удерживайте это положение в течение нескольких минут.
Другим методом первой помощи является нанесение холода на область шеи. Используйте холодный компресс или леденец, обернутый в ткань, и приложите его на защемленную область на несколько минут. Холод поможет уменьшить воспаление и успокоить боль. При необходимости можно повторять эту процедуру несколько раз в течение дня.
Симптомы и причины защемления нерва в шее
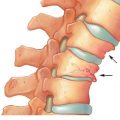
Защемление нерва в шее — это нарушение нормальной работы нервной системы в области шеи, вызванное сдавливанием нервных окончаний или корешков. Это состояние может привести к различным неприятным симптомам и ограничениям в движении.
Основным симптомом защемления нерва в шее является острая или тупая боль, которая может распространяться на шею, плечо, руку или даже голову. Боль может усиливаться при движении или при определенных позах. Также могут наблюдаться следующие симптомы:
- Ощущение онемения, покалывания в затылке, шее, плече или руке;
- Слабость в руке или плече;
- Ограничение подвижности шеи;
- Головокружение или головная боль;
- Проблемы с координацией движений руки.
Причинами защемления нерва в шее могут быть следующие факторы:
- Остеохондроз шейного отдела позвоночника, при котором происходит деформация позвонков и межпозвонковых дисков;
- Травма, включая ушибы, растяжения или переломы шейного позвоночника;
- Хронические мышечные спазмы в области шеи и плеч;
- Грыжа межпозвонкового диска;
- Воспалительные процессы в тканях шеи;
- Аномалии развития позвоночника;
- Спондилез, при котором происходит дегенерация позвоночника и образование шпор.
Если у вас возникли симптомы защемления нерва в шее, рекомендуется обратиться к специалисту, который проведет диагностику и предложит необходимое лечение. Самолечение может только усугубить ситуацию.
Способы самодиагностики
Если у вас возникла острая боль в шее и подозрение на защемление нерва, вы можете провести некоторые простые проверки самостоятельно, чтобы определить причину и характер вашего состояния:
-
Проверка подвижности шеи:
- Попытайтесь поворачивать голову вправо и влево. Обратите внимание на ограничения движения и наличие боли.
- Попытайтесь наклонять голову вперед и назад. Заметьте, есть ли болевые ощущения и ограничение движения.
- Попытайтесь наклонять голову в стороны. Обратите внимание на любые болевые ощущения или жесткость.
-
Проверка симптомов:
- Обратите внимание, есть ли онемение, покалывание или слабость в шее, плече, руке или пальцах.
- Сделайте проверку чувствительности в области шеи и рук. Убедитесь, что вы можете ощущать прикосновение и передвигать пальцы без проблем.
-
Проверка радикулярной боли:
- Поверните голову в сторону, от которой исходит боль. Если боль усиливается, это может указывать на защемление нерва на этой стороне.
- Наклоните голову вперед. Если боль возникает или усиливается, это может указывать на проблему в передней части шеи.
- Поверните голову в сторону, противоположную той, от которой исходит боль. Если это вызывает боль или усиливает ее, это может указывать на защемление нерва.
Важно отметить, что самодиагностика может дать лишь общую информацию, но не заменяет профессионального медицинского осмотра и консультации специалиста. Если у вас возникла серьезная боль или вы заметили сильные нарушения подвижности или чувствительности, важно обратиться к врачу для более точного диагноза и определения наиболее эффективного лечения.
Основные причины защемления нерва в шее
1. Остеохондроз шейного отдела позвоночника
Самая распространенная причина защемления нерва в шее — это остеохондроз. В этом случае диски между позвонками начинают изнашиваться и провоцируют появление остеофитов (ростков костной ткани). Остеофиты могут сжимать нервные окончания, что приводит к боли и ограничению движений.
2. Травма шейного отдела позвоночника
Защемление нерва в шее также может быть следствием травмы позвоночника, например, ушибов, переломов или вывихов. В результате повреждения соседних тканей и отека может возникнуть защемление нервных окончаний.
3. Грыжа межпозвоночного диска
Грыжа межпозвоночного диска — это выступление его внутренней части через поврежденную наружную оболочку. При грыже диск может смещаться и давить на нервные окончания, что вызывает боль и защемление.
4. Воспалительные процессы
Воспаление в шейной области может возникнуть из-за инфекций, аутоиммунных заболеваний или других воспалительных процессов. Воспаление может вызвать отек и сдавливание нерва, вызывая болевые ощущения.
5. Неправильная осанка и нагрузка на шейный отдел позвоночника
Продолжительное пребывание в неправильной позе, неправильное положение головы при сне, неправильные движения или неправильное распределение нагрузки на шейный отдел позвоночника могут привести к защемлению нерва и появлению боли.
6. Растяжение шейных мышц
Растяжение шейных мышц может стать причиной защемления нерва в шее. Неправильное поднятие тяжестей или резкое движение головы могут вызвать растяжение мышц и сдавление нерва.
| Причина | Описание |
|---|---|
| Остеохондроз шейного отдела позвоночника | Изнашивание дисков и остеофиты |
| Травма шейного отдела позвоночника | Травма, ушибы, переломы, вывихи |
| Грыжа межпозвоночного диска | Выступление внутренней части диска |
| Воспалительные процессы | Воспаление из-за инфекций или аутоиммунных заболеваний |
| Неправильная осанка и нагрузка | Неправильная поза, положение головы, движения |
| Растяжение шейных мышц | Растяжение из-за неправильных движений |
Первая помощь при защемлении нерва в шее
Защемление нерва в шее – это состояние, когда нерв в этой области оказывается под давлением или заклинивает. Это может произойти из-за неправильной позы при сидении или спазма мышц шеи. Защемление нерва в шее может привести к болезненным ощущениям, онемению, слабости и другим неприятным симптомам.
Если у вас возникло подозрение на защемление нерва в шее, рекомендуется принять следующие меры первой помощи:
- Снятие нагрузки с шеи. Если возможно, примите горизонтальное положение тела, положив голову на подушку или скатерть так, чтобы шея оказалась в состоянии покоя.
- Применение холода. Нанесите холодные компрессы на область шеи в течение 15-20 минут каждый час. Это поможет уменьшить воспаление и снять отек.
- Не принимайте остроумляющие препараты. Остроумляющие препараты могут усилить отек и воспаление, что может усугубить состояние. Консультация с врачом поможет подобрать безопасные препараты.
- Избегайте физических нагрузок. Воздержитесь от физических упражнений и активных движений, чтобы не усугубить ситуацию и предотвратить повреждение нерва.
- Постоянный контроль и наблюдение. Если симптомы не улучшаются или ухудшаются в течение нескольких дней, обратитесь к врачу для проведения дополнительных исследований и назначения соответствующего лечения.
Важно помнить, что первая помощь при защемлении нерва в шее лишь временно облегчит неприятные симптомы и снизит воспаление. Для полноценного восстановления здоровья и предотвращения повторных защемлений необходимо обратиться к квалифицированному специалисту, который проведет осмотр, поставит диагноз и рекомендует оптимальное лечение.
Замедление движений и покой
Когда у вас заклинило шею и защемило нерв, очень важно сразу же замедлить движения и обеспечить себе покой. В этом разделе мы расскажем, как правильно действовать в такой ситуации.
- Перестаньте делать любые резкие движения. Если вы почувствовали боль или дискомфорт в области шеи, не пытайтесь поворачивать голову или наклонять шею. Будьте очень осторожны и двигайтесь медленно, чтобы избежать дополнительного повреждения или усиления боли.
- Удобно устройтесь в позе, которая облегчает нагрузку на шею. Выберите место, где можно удобно сидеть или лежать, и подложите под голову или шею подушку или скрученное полотенце для поддержки. Это поможет снизить давление на мышцы и суставы шеи, что может помочь уменьшить боль и улучшить кровообращение в данной области.
- Разминайте шею и плечи плавными движениями. Под воздействием заклинивания нерва могут возникнуть мышечные спазмы или усиление мышечного напряжения. Осторожно поворачивайте голову вправо и влево, наклоняйте шею вперед и назад, чтобы размять мышцы и снять напряжение. Но помните, делайте это осторожно и без резких движений!
- Используйте компрессионные методы для облегчения боли. Нанесите на область шеи холод или горячую грелку в зависимости от вашего предпочтения. Холод может помочь уменьшить отек и снять воспаление, а тепло может расслабить мышцы и улучшить кровообращение.
Следуйте этим простым рекомендациям и обратитесь к специалисту, если болевые ощущения сохраняются или усиливаются. Помните, что первая помощь в домашних условиях может только временно облегчить симптомы, но не заменяет профессионального медицинского вмешательства.
Применение холода
Применение холода является одним из основных методов первой помощи при защемлении нерва в шее.
Холодный компресс помогает снять боль и воспаление, улучшает кровообращение в зоне поражения и способствует быстрому восстановлению.
Для этого можно использовать лед, охлаждающие гели или просто холодную воду. Оптимальное время применения холода — 15-20 минут.
Для приготовления холодного компресса можно использовать следующие методы:
-
Намочите маленькое полотенце в холодной воде, выжмите лишнюю влагу и накладывайте на шею. Можно дополнительно обернуть полотенце пластиковой пленкой, чтобы сохранить холодность.
-
Заморозьте пакет с льдом, завернув его в мягкую ткань или полотенце. Приложите его к области шеи, где защемлен нерв.
-
Используйте специальные охлаждающие гели или гелевые подушки, которые можно охладить в холодильнике или заморозить.
Ни в коем случае не рекомендуется наносить лед непосредственно на кожу, это может привести к обморожению. Важно обернуть холодный компресс в мягкую ткань или полотенце, чтобы предотвратить возможные повреждения кожи.
Если становится жарко или неприятно от холода, нужно снять компресс и дать коже немного отдохнуть. При необходимости, повторить процедуру через некоторое время.
Нежные растяжки и массаж
Когда у вас заклинило шею и возникла боль, нежные растяжки и массаж могут помочь снять натяжение и улучшить кровообращение в области шейного позвоночника. Но перед тем как приступить к упражнениям, обязательно проконсультируйтесь с врачом или специалистом по физической реабилитации, чтобы убедиться, что эти упражнения безопасны для вашего состояния.
1. Растяжка шеи с использованием рук:
- Сядьте на стул или на пол, выпрямите спину и опустите плечи.
- Положите правую руку на голову, так что пальцы находились на левой височной кости.
- Наклоните голову вправо, ощущая растяжение в левой стороне шеи.
- Держите эту позицию на 15-30 секунд, а затем медленно вернитесь в исходное положение.
- Повторите то же самое на другую сторону.
2. Массаж спины и шеи:
- Сядьте на стул и приложите ладони к шее сзади.
- Медленно и с небольшим давлением двигайте ладонями вдоль спины, начиная от основания шеи и заканчивая поясничным отделом позвоночника.
- При этом, учитывайте индивидуальные ощущения и не применяйте слишком сильное давление.
3. Растяжка шеи с использованием полотенца:
- Встаньте прямо, держа спину ровно и плечи опущенными.
- Возьмите полотенце и поддерживая его за большие концы, обмотайте его вокруг задней части головы так, чтобы концы полотенца находились в ваших руках.
- Одну руку положите на запястье другой руки, чтобы образовать петлю на полотенце.
- Медленно наклонитесь вперед, ощущая растяжение в шее.
- Держите эту позицию на 15-30 секунд, а затем медленно вернитесь в исходное положение.
4. Массаж шейно-воротниковой зоны:
- Сядьте на стул и положите ладони на верхнюю часть плеч, ровно под основанием шеи.
- Медленно двигайте ладонями по шее вверх и вниз, совершая мягкие круговые движения.
- Обратите особое внимание на шейные мышцы и давайте им возможность расслабиться.
При выполнении растяжек и массажа, уделите внимание своим ощущениям и не выполняйте упражнения, которые вызывают сильную боль или дискомфорт. Если после выполнения нежных растяжек и массажа состояние не улучшается или усугубляется, обратитесь за медицинской помощью.
Предупреждение повторного защемления нерва в шее
После того, как вам удалось разжать заклинивший нерв в шее и облегчить боль, важно предпринять меры, чтобы предотвратить повторное защемление и снизить вероятность возникновения подобной проблемы в будущем. Вот несколько советов, которые помогут вам предостеречься от повторного защемления нерва в шее:
- Поддерживайте правильную осанку: Предупреждение защемления нерва начинается с правильной осанки. Следите за тем, чтобы позвоночник и шея находились в правильном положении при сидении и ходьбе.
- Избегайте длительных поз и монотонных движений: Продолжительное нахождение в статическом положении или выполнение одинаковых движений может привести к защемлению нерва. Постарайтесь периодически делать паузы, разогревая шею и выполняя простые упражнения.
- Осуществляйте правильную поддержку шеи во время сна: Используйте подушку, которая обеспечивает достаточную поддержку шеи и способствует правильному положению позвоночника во время сна. Избегайте слишком высоких или слишком мягких подушек.
- Правильно подбирайте мебель: Отдавайте предпочтение стульям и диванам с хорошей поддержкой спины, чтобы избегать нагрузки на шею и позвоночник.
- Укрепляйте мышцы шеи: Регулярные упражнения, направленные на укрепление мышц шеи, могут помочь предотвратить защемление нерва. Консультация с физиотерапевтом поможет вам выбрать правильные упражнения и разработать программу занятий.
- Берегите шею при физических нагрузках: При занятиях спортом или выполнении физических упражнений старайтесь избегать излишних нагрузок на шею. Делайте разминку, используйте технику правильного подхода, а также носите защитный шлем там, где это необходимо.
Соблюдение этих рекомендаций поможет вам предотвратить повторное защемление нерва в шее и защитить вашу спину и шею от травм и болей. Если проблема с защемлением нерва в шее возникает регулярно или становится сильной и длительной, обратитесь к врачу для получения дополнительной помощи и консультации.
Упражнения на растяжку и укрепление шеи
Если у вас заклинило шею и вы испытываете дискомфорт, вам могут помочь различные упражнения на растяжку и укрепление шеи. Они помогут разрядить напряжение, улучшить кровообращение и вернуть подвижность в шейные мышцы.
Перед тем как начать упражнения, рекомендуется прогреть шею легким массажем или нанести на нее тепло компресс.
1. Вращение головы
Сядьте прямо на стул или на полу, выпрямите спину. Плавно поверните голову вправо, пытаясь приблизить подбородок к плечу. Задержитесь в этом положении на 10-15 секунд. Затем медленно вернитесь в исходное положение и повторите упражнение в другую сторону.
2. Наклоны головы
Сядьте прямо или встаньте, выпрямите спину. Аккуратно наклоните голову вперед, пытаясь приблизить подбородок к груди. Задержитесь в этом положении на 10-15 секунд. Затем медленно вернитесь в исходное положение. Повторите упражнение, наклоняя голову вправо и влево, стараясь приблизить ухо к плечу.
3. Упражнения для пресса
Лягте на спину, согните ноги в коленях и поставьте ступни на пол. Поднимите голову и плечи над полом, одновременно сжимая мышцы живота. Держитесь в этом положении на несколько секунд, затем медленно опуститесь на пол. Повторите упражнение 10-15 раз.
4. Растяжка мышц шеи
Сядьте на стул или на полу, выпрямите спину. Поставьте правую руку на голову и аккуратно наклоните голову вправо, одновременно прикладывая легкие усилия, чтобы она оказалась в боковом положении. Задержитесь в этом положении на 10-15 секунд. Вернитесь в исходное положение и повторите упражнение, наклоняя голову влево.
5. Плавные движения головой
Сядьте прямо на стул или на полу. Плавно поверните голову вправо и затем плавно опустите ее вперед, стараясь коснуться груди подбородком. Затем плавно поверните голову влево и верните в исходное положение. Повторите упражнение 10-15 раз.
Важно помнить, что перед началом любых упражнений рекомендуется проконсультироваться с врачом, особенно если у вас есть серьезные проблемы с шейным отделом позвоночника или вы страдаете от хронической боли в шее.
Вопрос-ответ:
Что делать, если защемило нерв в шее?
Если заклинило шею и защемился нерв, важно сразу перестать делать то движение, которое вызвало боль. Затем следует применить лед на место больного участка, чтобы снять отек и облегчить боль. Приступ покоя поможет уменьшить неприятные ощущения. Если боли не удаётся устранить дома в течение нескольких дней или они сильно мешают повседневной жизни, стоит обратиться к врачу-неврологу.
Как отличить заклинило шею от других причин боли в шее?
Заклинивание шеи характеризуется острыми, резкими или тупыми болями, которые могут распространяться по плечам, рукам и голове. Часто боль усиливается при повороте и наклоне головы. Если вам кажется, что у вас защемился нерв в шее, попробуйте описанные выше методы первой помощи. Если они не помогают или боли усугубляются, рекомендуется обратиться к врачу.
Чем можно снять боль, если защемился нерв в шее?
Если вам защемило нерв в шее и вызвало боль, можно применить следующие способы для облегчения симптомов: приступ покоя, холодные компрессы на область с болевыми ощущениями, применение мазей или кремов с обезболивающим эффектом (например, с нимесулидом или диклофенаком). В случае сильных или продолжительных болей рекомендуется обратиться к врачу для получения консультации и назначения более эффективного лечения.
Что такое защемление нерва в шее и как это происходит?
Защемление нерва в шее происходит, когда нервные структуры, проходящие через шейный позвоночник, подвергаются давлению или сжатию. Это может произойти из-за неправильной позы, длительного пребывания в одном положении, повышенного физического напряжения, травмы или воспаления в окружающих тканях. Защемление нерва может вызывать сильные болевые ощущения и ограничивать движение шеи.